Sztywność palucha najczęściej odnosi się do choroby zwyrodnieniowej stawu śródstopno-paliczkowego palucha. Objawia się zwłaszcza ograniczeniem zgięcia grzbietowego, ale także ruchomością palucha w innych kierunkach. Chodzenie powoduje dyskomfort, a nierzadko i ból. W niektórych przypadkach sztywności palucha towarzyszyć może wykształcenie się palucha koślawego (potocznie zwanego haluksem).
Sztywność palucha – przyczyny
Udowodniono, że przyczyną powstawania palucha sztywnego jest najczęściej uraz przebyty w przeszłości, dotyczący właśnie tej okolicy stopy, ewentualnie sumujące się mikrourazy w przypadku sportowców. Niektóre osoby wykazują ponadto predyspozycje genetyczne, związane z anatomią ich ciała. Ryzyko sztywności palucha zwiększa bowiem trójkątny lub całkiem płaski kształt głowy I kości śródstopia.
Mechanizm schorzenia został dobrze poznany. Wskutek urazów lub mikrourazów (a niekiedy także przewlekłych chorób reumatycznych i zapalnych) tworzą się postępujące zmiany zwyrodnieniowe chrząstki stawowej. Stan zapalny, który temu towarzyszy, stymuluje przerost błony maziowej (wewnętrzna warstwa torebki stawowej). Jeśli sytuacja utrzymuje się przez dłuższy czas, mogą tworzyć się narośla kostne. Świadczą one o zaawansowanym stadium schorzenia.
Sztywność palucha – objawy
Najbardziej charakterystycznym objawem omawianej dolegliwości jest właśnie sztywność palucha, a dokładniej stawu śródstopno-paliczkowego palucha. Kierunkiem najbardziej upośledzonym jest zgięcie grzbietowe, jednak zgięcie podeszwowe oraz odwodzenie i przywiedzenie palucha również są utrudnione. Powoduje to trudności w chodzeniu, bieganiu i wszelkich innych czynnościach wymagających aktywności palców stopy. Mogą pojawiać się dolegliwości bólowe, początkowo najczęściej podczas stawania na palcach i w trakcie chodzenia po schodach.
W zaawansowanych przypadkach mogą tworzyć się wyrośla kostne, zwane osteofitami. Osteofity lokalizują się głównie w grzbietowej części głowy I kości śródstopia. Wchodzą w konflikt z podstawą paliczka w momencie zgięcia grzbietowego, powodując ograniczenie tego ruchu oraz generując dolegliwości bólowe. Ból pojawia się również podczas noszenia zbyt ciasnego lub niewygodnego obuwia, które uciska na osteofity.
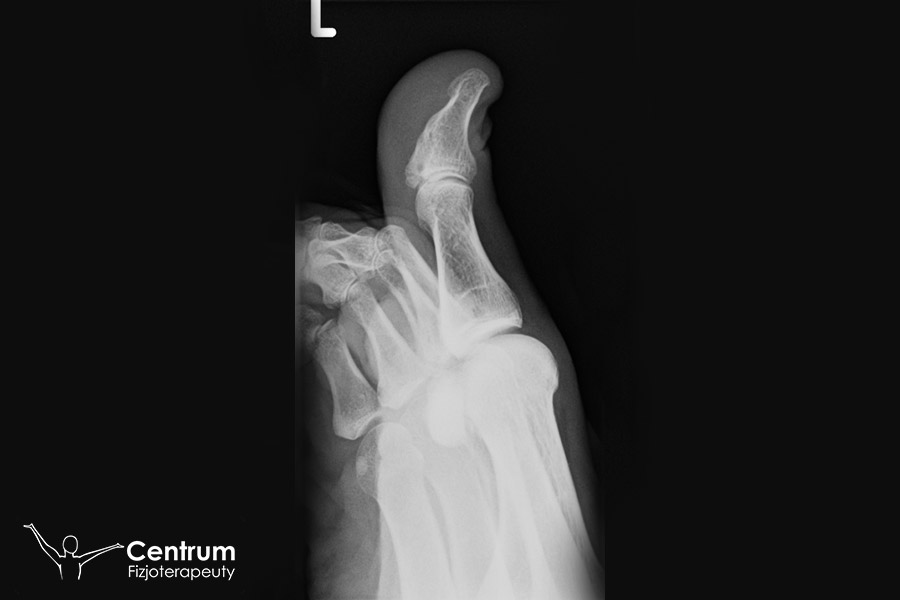
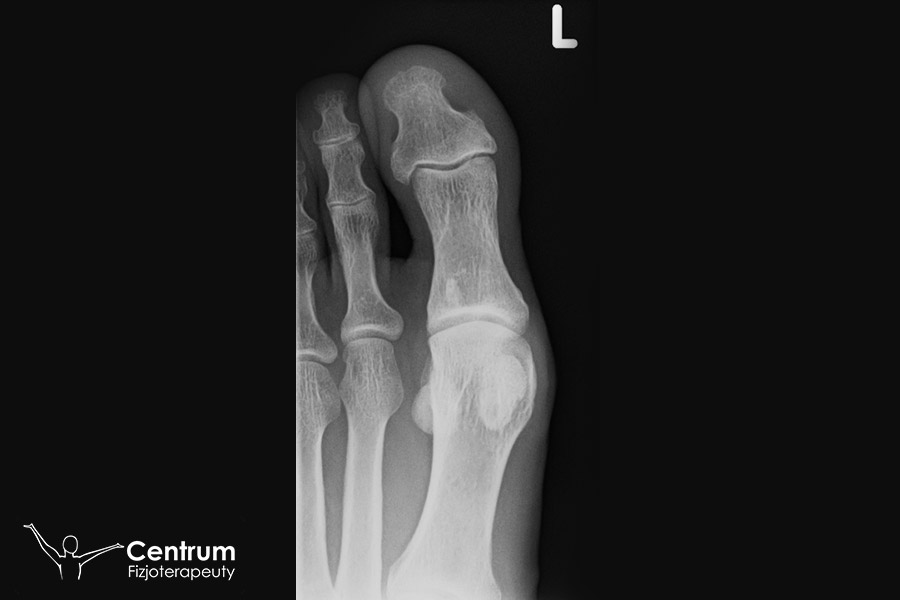
Diagnostyka sztywności palucha
Rozpoznanie schorzenia jest bardzo łatwe. Dokona tego zarówno lekarz ortopeda, jak i fizjoterapeuta. Należy wykonać badania RTG stopy (a jeszcze lepiej obu stóp celem porównania). Analizując badania RTG szczególną uwagę zwraca się na zwężenie szpary stawowej, ubytek chrząstki stawowej, obecność osteofitów oraz ustawienie palucha. Należy zróżnicować paluch sztywny od palucha koślawego. Inne badania zwykle nie są konieczne, choć przy podejrzeniu dny moczanowej poleca się wykonanie także badań krwi i moczu.
Sztywność palucha – leczenie
Leczenie zależy od kilku czynników. Są to m.in. wiek pacjenta, ogólny stan zdrowia, stopień zaawansowania sztywności oraz codzienna aktywność pacjenta. W mniej zaawansowanych przypadkach podstawą jest rehabilitacja prowadzona przez doświadczonego fizjoterapeutę. Metody dobierane są zawsze indywidualnie do stanu zdrowia i potrzeb pacjenta. Zwykle jednak są to techniki manualne (terapia manualna metodą Kaltenborn-Evjenth lub inną) z zastosowaniem m.in. trakcji. Dodatkowo wykorzystuje się zabiegi fizykalne (np. ciepłolecznictwo), kinesiotaping oraz masaże. Zabiegami obejmuje się nie tylko sam paluch u stopy, lecz całą stopę i kończynę.
Ogromne znaczenie ma postępowanie domowe. Pacjent musi bezwzględnie wykonywać wszystkie ćwiczenia zalecone przez fizjoterapeutę. Dodatkowo powinien zmienić obuwie na wygodne, dopasowane do kształtu stopy. Zaleca się unikanie obuwia z ciasnymi noskami oraz na wysokim obcasie. Niewskazane jest częste przemęczanie stóp. Objawowo stosuje się leki przeciwzapalne lub maści, których celem jest zmniejszanie stanów zapalnych. Wspomagająco natomiast poleca się suplementację witaminy D, kolagenu i kwasu hialuronowego.
Jeśli leczenie zachowawcze nie przynosi oczekiwanych rezultatów, a także w zaawansowanych przypadkach palucha sztywnego, wdraża się leczenie operacyjne. Polega ono na oczyszczeniu i odbarczeniu stawu oraz usunięciu osteofitów. Jeśli pacjent jest młody i wyjątkowo zależy mu na zachowaniu wysokiego poziomu aktywności, rozważa się wstawienie endoprotezy stawu MTP I. Po operacji konieczna jest rehabilitacja.







Zostaw komentarz