Złamanie nasady dalszej kości piszczelowej i strzałkowej ze stabilizacją więzozrostu wymaga specjalistycznego podejścia i współpracy między ortopedą, pacjentem i fizjoterapeutą. Chirurg ortopeda zajmuje się nastawieniem złamania i stabilizacją więzozrostu, zaś fizjoterapeuta wdraża rehabilitację konieczną do pełnego powrotu do zdrowia i aktywności.
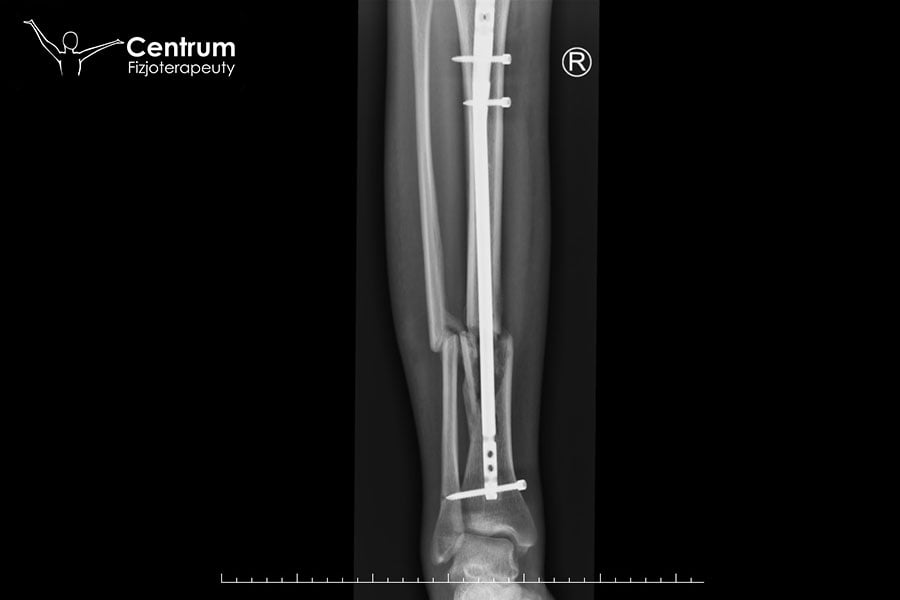
Złamanie kości podudzia
Złamania nasady dalszej kości piszczelowej stanowią około 5% wszystkich złamań goleni. Najczęściej powstają wskutek urazów bezpośrednich lub pośrednich (np. upadek z dużej wysokości), zwykle z siłą kompresyjną lub rotacyjną. Większość z nich to złamania śródstawowe, którym może towarzyszyć uszkodzenie kości skokowej. Do najczęstszych powikłań takiego złamania zalicza się:
- uszkodzenie torebkowo-więzadłowe stawu skokowo-goleniowego;
- uszkodzenie więzozrostu piszczelowo-strzałkowego;
- uszkodzenia chrząstki stawowej;
- złamanie kostki;
- uszkodzenie tętnicy stopy, zaburzenia ukrwienia stopy;
- zmiany zwyrodnieniowe stawu skokowo-goleniowego.
Złamaniu nasady dalszej kości piszczelowej może towarzyszyć złamanie kości strzałkowej. O ile samo złamanie kości strzałkowej jest prostym przypadkiem (to piszczel stabilizuje ciało i utrzymuje jego ciężar), o tyle takie podwójne złamanie wymaga operacji. Konieczna jest przede wszystkim stabilizacja więzozrostu piszczelowo-strzałkowego.
Leczenie ortopedyczne
Leczenie w złamaniach bez przemieszczenia polega na założeniu opatrunku gipsowego podudziowego, zaś leczenie złamań z przemieszczeniem obejmuje nastawienie i unieruchomienie w opatrunku gipsowym. Przy braku możliwości nastawienia kości konieczna staje się interwencja chirurgiczna. Ze względu na to, że jest to złamanie dostawowe, ważne jest prawidłowe, anatomiczne nastawienie odłamów kostnych. Stabilizacja więzozrostu piszczelowo-strzałkowego może odbyć się na dwa sposoby – z użyciem śrub więzozrostowych lub systemem nici z endobuttonem (u osób bardzo aktywnych). Aby pacjent po takim złamaniu mógł powrócić do pełnej sprawności konieczna jest dobrze prowadzona fizjoterapia.
Leczenie fizjoterapeutyczne
Na wizytę do fizjoterapeuty warto wybrać się jeszcze z gipsem. To ważne, aby fizjoterapeuta nauczył pacjenta, jak wykonywać ćwiczenia izometryczne i ćwiczenia synergistyczne oraz jak dbać o siebie i jak wykonywać poszczególne czynności. Nauczy również najbezpieczniejszych, optymalnych sposobów poruszania się o kulach. Na tym etapie wskazane są ćwiczenia czynne stawu kolanowego i palców stopy, aby nie dopuścić do zaniku mięśni pod gipsem oraz niedokrwienia tkanek. W pierwszy etapie po operacji należy pamiętać o elewacji stopy – utrzymywanie kończyny dolnej leżąc na plecach powyżej poziomu serca, co zmniejszy obrzęki.
Kolejny etap rehabilitacji rozpoczyna się już po zdjęciu opatrunku gipsowego. Celem jest zwiększenie siły mięśniowej, nauka prawidłowego chodu z pełnym obciążeniem oraz przywrócenie pełnego zakresu ruchomości stopy. Każdą metodę dobiera się indywidualnie do pacjenta. Warto rozpocząć od technik mięśniowo-powięziowych, które przygotują kości i stawy do większego obciążenia oraz zwiększą nieco ruchomość stawową. Ważna jest również praca z blizną – masaż i mobilizacja blizny, igłoterapia itd. Dalej, po przygotowaniu tkanek do pracy, w pierwszej kolejności stosuje się techniki zwiększające ruchomość w stawie skokowym:
- terapię manualną, np. metodą Kaltenborna-Evjenth;
- ćwiczenia czynne;
- masaż tkanek głębokich.
Następnie fizjoterapeuta będzie pracował nad stabilizacją, równowagą pacjenta i prawidłowym poruszaniem się bez kul. Wykorzystuje się metodę PNF, kinesiotaping, różnego rodzaju ćwiczenia i inne techniki. Na tym etapie konieczne jest duże zaangażowanie pacjenta – po otrzymaniu wszelkich wskazówek powinien on pracować także samodzielnie w domu nad siłą mięśni kończyny dolnej i stabilizacją. W zależności od jego postępów można wprowadzać ćwiczenia z obciążeniem, z taśmami gumowymi do ćwiczeń, na poduszce sensomotorycznej, aż wreszcie trudniejsze wersje, np. ćwiczenia na jednej nodze.
Usunięcie zespolenia
Zespolenie zakłada się celem stabilizacji odłamów kostnych, dzięki czemu otrzymują one odpowiednie warunki do regeneracji. Po uzyskaniu zrostu kostnego (wiele źródeł podaje, że najbezpieczniej usunąć zespolenie po 3 miesiącach od jego założenia) należy pozbyć się zespolenia, ponieważ ogranicza ono ruchomość stawu skokowego, uniemożliwia korzystanie z zabiegów fizykoterapii i rezonansu magnetycznego oraz może utrudniać późniejsze życie (np. przejście przez bramki kontrolne na lotniskach). Najpoważniejszym skutkiem ubocznym jest jednak ograniczenie ruchomości stawu skokowego.
Usunięcie zespolenia jest proste i wykonywane po znieczuleniu pacjenta. Nie należy obawiać się tego zabiegu, ponieważ korzyści znacznie przewyższą ewentualne dolegliwości związane z gojeniem się tkanek.




Zostaw komentarz