Złamanie dwukostkowe to inaczej jednoczesne złamanie kostki bocznej i kostki przyśrodkowej. Uraz zalicza się do grona złamań niestabilnych, wymagających najczęściej leczenia operacyjnego. Po operacji kluczem w powrocie do zdrowia jest rehabilitacja. Złamania dwukostkowe wymagają szczegółowej diagnostyki obrazowej, zarówno przed operacją, jak i po jej wykonaniu.


Fizjologia stawu skokowo-goleniowego
Staw skokowo-goleniowy tworzą 3 kości: kość piszczelowa, kość strzałkowa oraz kość skokowa. Są one ruchome względem siebie, a ruchomość tę ograniczają więzadła mające zapewnić stopie stabilność i zborność, konieczną dla prawidłowego chodu. Kość skokowa lokalizuje się w widełkach stawu skokowo-goleniowego stworzonych przez powierzchnię stawową kości piszczelowej, powierzchnię stawową kostki przyśrodkowej i kostki bocznej. W ustawieniu neutralnym nawet do 90% obciążenia przenoszonego przez staw skokowo-goleniowy jest przenoszone przez powierzchnię stawową kości piszczelowej. Dalsze końce kości piszczelowej i strzałkowej łączą się ze sobą zespołem więzadeł piszczelowo-strzałkowych dolnych, zwanych więzozrostem piszczelowo-strzałkowym.
Zrozumienie anatomii jest istotne, aby jeszcze lepiej zobrazować charakter złamania dwukostkowego oraz aby wdrożyć optymalne leczenie. Należy dodatkowo zaznaczyć, że tkanki miękkie w okolicy stawu skokowo-goleniowego występują bardzo ubogo, co nierzadko prowadzi do powikłań.
Złamanie dwukostkowe – przyczyny
Podczas złamania dwukostkowego dochodzi w rzeczywistości do złamania kostki bocznej (dystalny odcinek kości strzałkowej) oraz kostki przyśrodkowej (dystalny odcinek kości piszczelowej). Może dojść do zerwania więzozrostu piszczelowo-strzałkowego. Najczęściej uraz wynika z mechanizmu pośredniego. Dochodzi do niego, gdy stopa ustawiona jest pod kątem do podłoża, a podudzie w tym momencie ulegnie rotacji. Taka sytuacja może mieć miejsce podczas wypadków komunikacyjnych, sportów ekstremalnych i kontaktowych oraz zeskoków na źle postawioną stopę.
Złamanie dwukostkowe – objawy
Złamanie dwukostkowe objawia się podobnie jak innego rodzaju złamania. Typowe są:
- bardzo silny ból, który dodatkowo nasila się podczas próby obciążania kończyny dolnej lub poruszania stopą;
- krwiak wewnątrzstawowy;
- zaczerwienienie i obrzęk w okolicy kostek;
- tkliwość palpacyjna.
Możliwa jest zmiana obrysu stawu, zwłaszcza, jeśli jednocześnie złamanie jest powikłane zwichnięciem. Złamania dwukostkowe zalicza się do urazów niestabilnych, dlatego konieczna jest interwencja chirurgiczna.
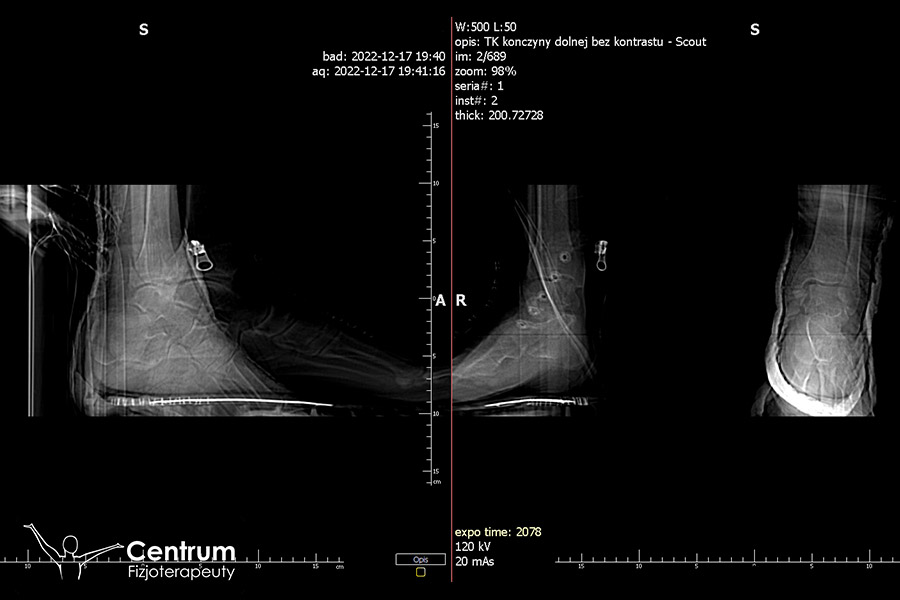
Diagnostyka złamania dwukostkowego
Podstawą diagnostyki złamań jest RTG stawu skokowo-goleniowego w kilku projekcjach. Przy złamaniach dwukostkowych nieoceniona jest jednak również tomografia komputerowa. USG z kolei ma ogromne znaczenie dla sprawnego ustalenia postępowania fizjoterapeutycznego, choć doświadczony specjalista jest w stanie dobrać terapię na podstawie poprzednich badań.
Złamanie dwukostkowe – leczenie
Złamanie dwukostkowe wymaga leczenia chirurgicznego. Poszczególne kości należy ustabilizować i zespolić. Jednocześnie należy przywrócić fizjologię więzozrostu piszczelowo-strzałkowego, jeśli doszło do jego zerwania lub naruszenia. Śruby mocujące więzozrost piszczelowo-strzałkowy usuwa się przeważnie po 2-3 miesiącach. Chodzenie o kulach należy rozpocząć już 2-3 dni po operacji, bez obciążania operowanej kończyny dolnej. Pełne obciążenie, po odpowiednio prowadzonej fizjoterapii, możliwe jest dopiero po 10-12 tygodniach. Należy pamiętać, że między 4. a 8. tygodniem miejsce ma gwałtowna przebudowa kostna, dlatego zespolenie staje się słabsze i podatne na uszkodzenia. Należy zachować ostrożność.
Podstawą powrotu do pełnej sprawności jest fizjoterapia. Warto wdrażać ją jeszcze w okresie unieruchomienia. Obejmuje wówczas głównie ćwiczenia izometryczne kończyn dolnych oraz przeciwbólowe zabiegi fizykalne. Po zdjęciu szwów i zagojeniu się rany wprowadza się mobilizację blizny oraz terapię przeciwobrzękową. Pomocne metody na tym etapie to m.in. kinesiotaping czy suche igłowanie. Częściowe obciążanie operowanej kończyny dolnej można rozpocząć około 4–6 tygodni po operacji, wcześniej przygotowując stopę technikami terapii manualnej oraz ćwiczeniami czynnymi.
Kluczowym elementem fizjoterapii jest ocena elastyczność mięśnia trójgłowego łydki. Jeśli będzie on nadmiernie napięty (ograniczenie zgięcia grzbietowego), dąży się do uelastycznienia go, najlepiej metodą PIR (poizometryczna relaksacja mięśni). Następnie ocenia się mięsień piszczelowy przedni. Długotrwałe unieruchomienie może spowodować jego osłabienie, przez co praca koncentryczna tego mięśnia ulegnie zaburzeniu. W przywracaniu jego funkcji warto wykorzystać techniki metody PNF.




Zostaw komentarz