Martwica łąkotki to rzadko spotykany stan, w którym dochodzi do stopniowego niedokrwienia łąkotki bocznej i/lub przyśrodkowej stawu kolanowego wskutek uszkodzenia lub niewykształcenia się naczyń krwionośnych okołołąkotkowych. Łąkotki są ogólnie słabo ukrwione, a dodatkowy brak resztkowej części naczyń predysponuje do dalszych degeneracji tej struktury i ostatecznie do wystąpienia licznych, nieprzyjemnych dolegliwości. Każdy taki przypadek warto skonsultować z lekarzem chirurgiem ortopedą.

Martwica łąkotki – przyczyny
Łąkotki są ukrwione z odgałęzień tętnicy podkolanowej, które penetrują około 1/3 łąkotki, a część wewnętrzna jest awaskularna (brak unaczynienia, czyli brak dopływu krwi). Odżywianie części beznaczyniowej odbywa się za pomocą dyfuzji i osmozy. Do dnia dzisiejszego nie do końca wyjaśniono, w jaki sposób dochodzi do gojenia w tej strefie. Zdarzają się jednak przypadki (choć dość rzadko), w których w okolicy łąkotki nie ma żadnych naczyń krwionośnych. Może ich nie być z dwóch względów:
- przewlekłe uszkodzenie – jeśli łąkotka jest pęknięta lub uszkodzona w inny sposób, a następnie bagatelizowana, upływ czasu nie sprawi, że się zagoi. W znacznej większości przypadków wraz z upływem czasu dochodzi do progresji danego uszkodzenia, a w efekcie do obumarcia naczyń krwionośnych znajdujących się przy łąkotce. Warto zaznaczyć, że urazy łąkotek mogą przebiegać bezobjawowo lub niemal bezobjawowo przez długi czas, co dodatkowo jest czynnikiem ryzyka braku podejmowania skutecznych form leczenia;
- predyspozycje genetyczne – rzadko zdarza się, że w okolicy łąkotek naczynia krwionośne nie wykształcą się na etapie życia płodowego. Wówczas, co jest dość charakterystyczne, problem występuje obustronnie (zwykle dotyczy obu stawów kolanowych, podczas gdy przy uszkodzeniach łąkotki jej martwica może dotyczyć wyłącznie jednego kolana, czyli tego, które zostało uszkodzone).
Do urazów łąkotek najczęściej dochodzi w momencie urazów skrętnych, ale niekiedy także przy zbyt dużym przeproście w kolanie lub przy zadziałaniu na staw znacznej siły kompresyjnej.
Podsumowując, martwica łąkotki to rzadziej spotykana, ale poważna forma uszkodzenia tej struktury, w której dochodzi do obumarcia tkanki chrzęstno-włóknistej z powodu niedokrwienia. Choć najczęściej mówi się o mechanicznych uszkodzeniach łąkotki, może mieć podłoże zwyrodnieniowe lub genetyczne.
Zobacz również: Uszkodzenie łąkotki przyśrodkowej.
Martwica łąkotki – objawy
Martwica łąkotki może przebiegać bezobjawowo przez długi czas. Z wyglądu przypomina ona „jajko wydmuszkę” – z zewnątrz tkanka łąkotki jeszcze istnieje, lecz w środku jest ona całkowicie pusta, przez co nie spełnia do końca swoich funkcji amortyzujących. W momencie, w którym dojdzie do zadziałania większej siły mechanicznej na kolano, może dojść do całkowitego pęknięcia łąkotki, wykształcenia się torbieli okołołąkotkowej i/lub podrażniania innych, okolicznych tkanek przez odchodzący fragment łąkotki. Wówczas objawami są:
- ból kolana, ostry, nasilający się podczas kucania, klękania, wstawania, ruchach skrętnych kolana. Lokalizuje się po stronie bocznej lub przyśrodkowej, w zależności od tego, która łąkotka jest uszkodzona;
- obrzęk i zaczerwienienie stawu kolanowego;
- uczucie sztywności kolana, konieczność rozruszania go po dłuższym okresie bezruchu;
- ograniczenie zakresu ruchomości kolana, niekiedy blokada kolana;
- słyszalne krepitacje podczas prób poruszania kolanem (objaw wysoce niespecyficzny).
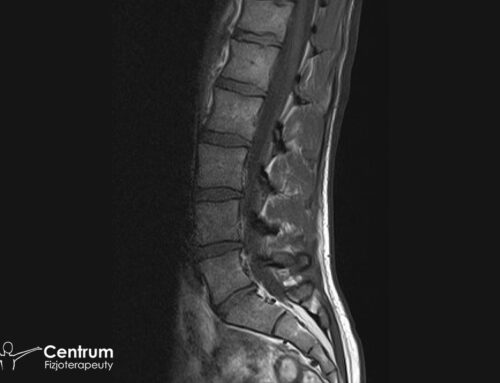
Marwica łąkotki wymaga konsultacji z bardzo doświadczonym lekarzem ortopedą, najlepiej chirurgiem, który od razu pokieruje dalszym leczeniem. Widać ją z dużą dokładnością na rezonansie magnetycznym.
Martwica łąkotki – leczenie
Nie ma jednego protokołu leczenia martwicy łąkotki lub jej niedokrwienia, ponieważ jest to rzadki temat. Z całą pewnością taką łąkotkę warto zaopatrzyć chirurgicznie, jednak jeśli rzeczywiście ma spore puste przestrzenie w środku, zszycie ich bywa niemożliwe. Doświadczony chirurg ortopeda może rozważyć wrapping łąkotki (uzupełnienie jej skrzepami fibrynowymi, a niekiedy też „opakowanie” jej membraną kolagenową), zszycie tych części, w których jest to możliwe, a także ostrzyknięcie całości osoczem bogatopłytkowym, aby stworzyć temu optymalne warunki do gojenia.
Następnie kluczowa jest rehabilitacja. Przez pierwsze 6 tygodni pacjent powinien poruszać się o kulach, lecz nie może pomijać codziennych ćwiczeń i cotygodniowych wizyt u fizjoterapeuty. Manualnie nie powinno się pracować nad zgięciem kolana większym niż 90 stopni przez wzgląd na skrzep fibrynowy. Po upływie tego czasu możliwe jest odstawienie kul i dalsza fizjoterapia poprzez pracę nad zakresem ruchomości oraz nad wzmacnianiem kończyny dolnej.
W celu wspomagania procesu gojenia się tkanek, zaleca się również suplementację, do której zalicza się m.in.:






Zostaw komentarz